破傷風の復習

デルマ侍です。
今日は破傷風について。
破傷風トキソイド ハトキ
外傷のときに使うこともありますよね。
どんな製剤か知っているでしょうか。
勉強していきたいと思います。
破傷風トキソイド
破傷風トキソイドの用法用量を確認しましょう。
初回免疫
通常、1回0.5mLずつを2回、3〜8週間の間隔で皮下又は筋肉内に注射する。
追加免疫
第1回の追加免疫には、通常、初回免疫後6箇月以上の間隔をおいて、(標準として初回免疫終了後12箇月から18箇月までの間に)0.5mLを1回皮下又は筋肉内に注射する。
ただし、初回免疫のとき、副反応の強かった者には適宜減量する。 以後の追加免疫のときの接種量もこれに準ずる。
初回、1ヶ月後、7ヶ月後接種を基本に覚えるといいと思います。
破傷風トキソイドの添加物
破傷風トキソイド(ハトキ)の添加物をみていきます。
添加物には、
アルミニウム塩(免疫増強剤) 0.1mg(アルミニウム換算)
フェノキシエタノール(保存剤) 2.5μL
ホルマリン(不活化剤) 0.01W/V%以下(ホルムアルデヒド換算)
が含まれています。
また「タケダ」の製剤には、
「本剤は、破傷風菌(Harvard株)を純培養し、得られた毒素液を精製濃縮し、ホルマリンを加えて無毒化したトキソイド原液を規定濃度に希釈してからアルミニウム塩を加えてトキソイドを吸着させ、調製したものである。本剤は製造工程でヒトの毛髪由来成分(L−シスチン)、トリの羽毛由来成分(L−チロシン)、ウシの肝臓、心臓、肉、乳由来成分(スキムミルク、バクトカジトン、カザミノアシド)を使用している。」
と書かれています。
ホルマリンはJSA2015にも含まれていて、
JSA2015の2015年陽性率は0.7% 2016年陽性率は0.5% (24位)でした。
パッチテストパネルSの21番でもあります。
JSAってなに?という方へ。
このような記事も書いています。
アルミニウムは金属パッチテストで実施したことがある先生もいらっしゃるでしょう。
化粧品,香料,医薬品,農薬,歯磨き,絵具,クレヨン,顔料,塗料,皮なめし, ガラス,エナメル,陶磁器,セメント混合剤,焼きみょうばん,ベーキングパウダー, 写真,メッキ,灯油,軽油,繊維
に含まれています。
ベーキングパウダーは、アルミニウムフリーと書かれた製品も販売されています。
|
|
動物咬傷でも破傷風を使用した方がいいケースもありますね。
動物咬傷について。このような記事も書いています。
破傷風トキソイドを打つべき患者とは
破傷風トキソイドは、
・一度も破傷風を接種したことがない人 もしくは不明なケース
・最終接種から5年以上経過していて、創部のリスクが高い場合
・最終接種から10年以上経過している場合
の外傷の際に接種を考慮します。
最終接種としてカウントできるのは、しっかりとした間隔で3回以上接種している場合です。
最近のワクチンスケジュールでは乳幼児は4回接種しています。
このような記事も書いています。
破傷風トキソイドのまとめ
・破傷風は接種歴が不明な場合、
ハイリスクな創部のときに接種する。
・初回、1ヶ月後、7ヶ月後接種が基本。
おわりに
いかがでしたか?
お読みいただきありがとうございました。
noteでも皮膚科専門医試験対策情報を発信中です。
薬疹の初歩

デルマ侍です。
本日は、薬疹について、このポイントは見逃さないでほしい、といったことについて書いていきます。
対象は、
・初期研修医の先生
・皮膚科1年目の先生
・内科や救急科の他科の先生
むけの記事になります。
あえて頑張って簡単な言葉で記載していきます。皮膚科専門医試験を控えているみなさんには曖昧な表現があるかもしれません。
薬疹
ざっくりと薬疹とは?一体?
薬疹、とっても色々あります。
いわゆる多くの先生がイメージする「全身に広がる赤い発疹』〜『じんましんみたいな』〜
以外にもいろいろあります。
薬疹= 薬によって生じる 皮疹
をすべていいます。
湿疹型薬疹、扁平苔癬型薬疹
光線過敏型薬疹 固定薬疹 多発固定薬疹
などいろいろあります。
じんましんと薬疹(鑑別になるのは多形紅斑型薬疹ですが)は似ていて、
救急外来にくる場合や、初診時には鑑別がつきづらいこともあります。
(→専門医的には経過、皮疹の浮腫の具合と色素沈着の有無などで見分けます)
よく間違えられるのが、
「薬疹のすべてが急性発症」と思われている先生が非常に多い。
例:3-4日前から抗生剤が新規にはじまって、体にあかい斑点がでてきた
これは間違い。慢性的な経過を辿る薬疹も多いです。
例:2ヶ月前から体がかゆくて、赤い斑点ができたりなおったりで皮膚科受診。
問診を取ると「3ヶ月前からアムロジピンが開始された。」
臨床は掻痒を伴う浮腫性紅斑、血液検査をとると好酸球増多があり。など
薬疹はかゆいのか?
かゆみを伴うこともありますが、かゆくないこともあります。
かゆくない薬疹の方が多いです。
すぐに皮膚科専門医に連絡した方がいい薬疹は?
皮膚科入局したての先生は上級医にすぐに相談した方がいいような薬疹
他科の先生であれば、すぐに連絡してほしい薬疹
は
皮膚をさわると、ずるっとむけるような所見がある場合
これは急いで連絡してほしいです。被疑薬の中止、ステロイドパルス、場合によりIVIG併用を早急に行います。
重症薬疹であるスティー ヴンス・ジョンソン症候群(Stevens-Johnson syndrome; SJS)
中毒性表皮壊死症(toxic epidermal necrolysis; TEN)の可能性があります。
皮膚のむける範囲により名前がかわります。
全身の紅斑を伴い、目の粘膜、口唇粘膜から血がでている場合
スティー ヴンス・ジョンソン症候群(Stevens-Johnson syndrome; SJS)の可能性があります。発熱を伴うことがほとんどです。
こちらも被疑薬の中止、ステロイドパルス、場合によりIVIG併用を早急に行います。
翌日や週明け皮膚科受診で大丈夫な薬疹
粘膜症状を伴わない薬疹(じんましんのようなものも含む)は翌日、週明け受診で大丈夫です。
車運転などの有無を聞いた上で抗ヒスタミン薬、ステロイド外用をだして経過をみます。
専門医が見た場合も、同様の処方をして、数日後フォローにすることが多いです。
粘膜症状とは
・目の充血がないか
・口のなかがしみないか
口腔内を診察してびらんがないかを確認
・排尿時痛がないか
などを確認します。
口腔内ビランを伴うものの、粘膜症状が重症ではない薬疹では、
PSL プレドニン20-30mg/日を投与して、1-2週間で漸減中止をすることも多いです。
ただ、「出血を伴うようなびらん」「血痂あり」ではない場合は、抗ヒスタミン薬処方の上、翌日受診(翌日上級医相談)で大丈夫です。
夜間、土日に受診した薬疹患者への対応、処方
薬疹が疑われ、現病歴から特定の薬が疑える場合は、可能であればその薬の中止
を患者さんにお願いします。
しかし、中止していい薬かどうか判断ができない場合(抗血小板薬、甲状腺のメルカゾールなど)は、主科やかかりつけに相談をします。
重症薬疹でなければ被疑薬の中止は急がなくて大丈夫ですので、皮膚科専門医に週明けご相談でも大丈夫です。
そして飲水励行
抗ヒスタミン薬、very strongクラスのステロイド外用
を処方します。
患者への説明
水をたくさん飲むように説明します。
皮膚科で入院する場合も、点滴hydrationをすることが多いです。
飲水励行は簡単ですし、薬疹には有効です。
また、薬を中止したり、抗ヒスタミン薬などの薬を処方しても、
「皮膚の赤い斑点は全身を覆い尽くすように数日増えます」ということを説明します。
受診したあとに皮疹が拡大しますので、患者は不安になって問い合わせの電話をしたり、時間外受診をまた繰り返すケースがありますので、説明するといいでしょう。
おわりに
いかがでしたか?
自分のまわりのチームではこのような対応をすることがおおいですが、
地域差などはあるかと思います。
参考にしていただければ嬉しいです。
お読みいただきありがとうございました。
薬疹についてはこのような記事も書いています。
皮膚科専門医試験でも薬疹に関連してこのような問題が出題されています。
お読みいただきありがとうございました。
タリージェとリリカ 帯状疱疹の神経痛

ご無沙汰しております。
デルマ侍です。
更新が途絶えていてすみません。
それなのに、毎日みてくださる方が結構いて。ありがとうございます。答えみてくださっているのかな。
言い訳をしますと
ここ最近ずっとMAX忙しく・・・
仕事を言い訳にしたら終わりですけどねえ・・・・。
前置きはさておき、さっそくいきます。
今日は帯状疱疹後神経痛(PHN: postherpetic neuralgia)で使う、
タリージェとリリカについて
リリカ
リリカ
一般名はプレガバリン
剤形はカプセルとODがあり、ジェネリックもあります。
25mg 75mg 150mgの3種類。
PHN の神経障害性疼痛の用法用量は
通常、成人には
初期用量としてプレガバリン1日150mgを1日2回に分けて経口投与し、その後1週間以上かけて1日用量として300mgまで漸増する。
なお、年齢、症状により適宜増減するが、1日最高用量は600mgを超えないこととし、いずれも1日2回に分けて経口投与する。
食事のタイミングは指定ありません。
「本剤の投与を中止する場合には、少なくとも1週間以上かけて徐々に減量すること」と書かれてある点はリリカで注意です。
作用機序についてです。
中枢神経系において電位依存性カルシウムチャネルの機能に対し補助的な役割をなすα2δサブユニットとの結合を介して、カルシウムチャネルの細胞表面での発現量及びカルシウム流入を抑制し、グルタミン酸等の神経伝達物質遊離を抑制することが示唆されています。
また、下行性疼痛調節系のノルアドレナリン経路及びセロトニン経路に対する作用も関与しているとされています。
タリージェ
タリージェ
一般名は、ミロガバリンベシル酸塩
薬効分類名的には 末梢性神経障害性疼痛治療剤 となっています。
適用は「末梢性神経障害性疼痛」
剤形と薬価は
2.5mg 74.9円
5mg 103.3円
10mg 142.7円
15mg 172.7円
まあ結構高い。2019年発売でこのブログを書いている2022年現在ジェネリックはなし、リリカにあるようなODもありません。
投与量は
通常、成人には、ミロガバリンとして
初期用量1回5mgを1日2回経口投与し、その後1回用量として5mgずつ1週間以上の間隔をあけて漸増し、1回15mgを1日2回経口投与する。
なお、年齢、症状により1回10mgから15mgの範囲で適宜増減し、1日2回投与する。
つまり、絶対1日2回です、添付文書上は。
5mgを2T2X 1週間 → 10mg錠 2T2X 1週間 → 15mg錠2T2X 維持 としていきます。
2.5mgはどういった時に使うのか?というと、
透析患者の初期投与量です。透析や重度CKDでも1週間おきに2.5mg→5mg→7.5mg(透析では1日1回)と増量していきます。
リリカと異なる点は、透析後の補充がDIに記載がありません。
作用機序は
神経系において電位依存性カルシウムチャネルの機能に対し補助的な役割をなす
α2δサブユニットとの結合を介して、カルシウム電流を抑制することにより鎮痛作用を発揮する
とされています。
副作用
どちらも、めまい、ふらつき
が重要な副作用です。リリカの添付文書には「めまい、傾眠、意識消失等により転倒し骨折等を起こした例がある」と記載されています。
ふわふわする浮動感がでるため「気持ち悪い」とおっしゃられる方もいます。
それでは侍の大好きなまとめ方をしていきます。
自分はよくこのまとめ方をしていきますが、
疾患や薬は、その項目ごとに勉強し学んだあと、知識を横断的に再整理し、頭の中のネットワーク網を増やしていくと記憶は確実に定着されやすいと思っています。
リリカとタリージェの共通点
どちらも神経痛に対してききます。
お金は先発では揃えられています。
リリカはすでにプレガバリンでジェネリックが発売されていますね。
内服タイミングが食事に関係がないことは共通です。
(ただし、食後の方がリリカは副作用(めまい、ふらつき)が少ないと言われています)
リリカとタリージェの違い
DI上の添付文書は、リリカは2疾患、タリージェは1疾患で
リリカは線維筋痛症に伴う疼痛にも適用があります。
リリカは中止するときは漸減中止するよう、DIに記載があります。
タリージェはなし。こういう点は専門医試験で聞かれる可能性があります。出題しやすいですよね。
内服の回数は
リリカは、基本2回ですが、腎機能により1日1回〜3回 の内服回数です。
(クレアチニンクリアランス≥30-<60では1日3回の投与方法がでてきます。詳しくは添付文書ご覧ください。)
タリージェも基本2回は共通、腎機能により1日1回〜2回です。
リリカとタリージェ 個人的な使用感
あくまで個人的な意見になります。他の先生方の使用された感触、もしよろしければお聞かせください。
効き目はどちらもかわらない印象。そもそも神経質なPHNで、いろいろ薬がきかないひとにはなにやってもきかないことも。
タリージェのほうがマイルドにふんわりきいているイメージがありますが、
圧倒的にタリージェのほうが、ふわふわしためまい、ふらつきの副作用が少ない!
添付文書上も%でもそうですね。自分もそう思いますよ。
そういった意味では使いやすい薬です。
タリージェは急に内服中止しても問題ないところも扱いやすいです。
おわりに
いかがでしたか?
また更新がんばります。
お読みいただきありがとうございました。
帯状疱疹に関する出題です。
このような記事も書いています。
家族性コレステロール血症と皮膚科

家族性コレステロール血症について
勉強していきます。
家族性コレステロール血症FHは、遺伝子検査の適用もあります(2022年診療報酬改訂)
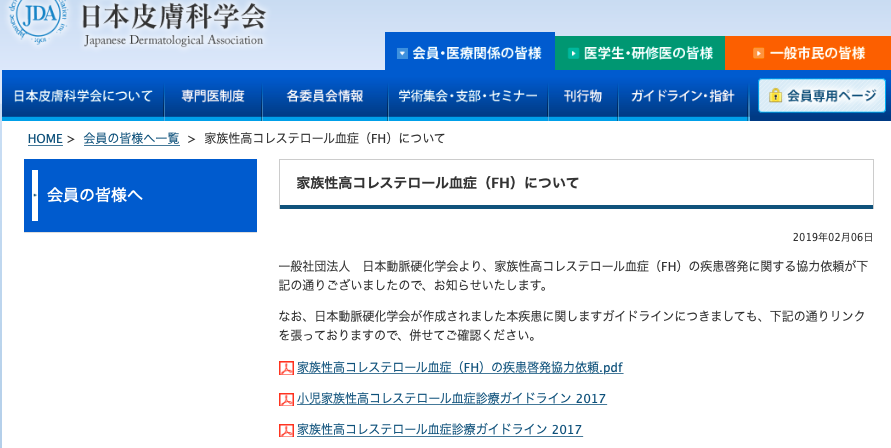
日本皮膚科学会のお知らせ
家族性コレステロール血症FHは日本皮膚科学会のお知らせでも掲載されていました。
家族性コレステロール血症のホモ接合体は約100万人に1人、
幼少期から、
アキレス腱黄色腫
皮膚結節性黄色腫
眼瞼黄色腫
を呈することがあるものの、未治療未精査のまま、若年青年で冠動脈疾患などを引き起こし、発覚することがあるとのこと、
皮膚科医がこの疾患をはやめに知り、診断することは社会的意義があります。
こういったことは、学会でも報告されますし、
専門医試験でも出題されます。
おわりに
皮膚科学会のHPのお知らせのところも日々目を通すといいと思います。
なんだか、まじめな風紀委員みたいですが・・・でも大事なことは大事です。
厚生労働省のHPからも勉強ポイントがあります。
お読みいただきありがとうございました。
英語論文1本目!JDにケースレポートを書くには

デルマ侍です。
英語論文に関してのお話をしていきます。
昨日このような記事を書きました。
英語論文を書く
研究をしている人もおられるでしょうが、
研究している人もまとまった論文を書けるようになるのはデータが集まった数年後、だったりするので、手始めにケースレポートを英語で書いて見てよ、なんて言われることもあるでしょう。
有名な京大の宮地先生も、論文は英語で書くようにおっしゃっています。
確かに英語で書くと全世界の人に読んでもらえますが、
日本語では日本人にしか伝わりません。
このような記事も書いています。
ケースレポートを書いてみる
ケースレポート case report
症例報告のことです
JD 日本皮膚科学会の英語雑誌が一番取っ掛かりやすいと思いますが、
JDで英語論文を書くにはletterかconcise communication
となります。
letterは500words
concise communicationは1500wordsです。
ただし、投稿規定には、
Concise Communication
Word limit: 1,500 words including abstract
A case report with mini review or with new observations of diseases, clinical findings or novel treatment outcomes
と書かれています。
新しい知見に乏しいと載りづらいです。
https://www.dermatol.or.jp/uploads/uploads/files/publication/G20181213_AuthorGuidelines2018.pdf
1例報告のcase reportは500wordsからが基本になってくるので、まずは500wordsで仕上げて、JDに投稿し、残念ながらrejectとなってしまったら上級医と相談をしながら別の論文への投稿を検討する、といった流れになるでしょう。
専門医試験を受けるために英語論文は必要?
専門医試験を受けるために英語論文は必要かどうか。
結論から申し上げると必要ありません。
専門医試験の受験資格を得るためには3本以上の筆頭著者の論文が必要ですが、
言語の規定はありませんので、3本すべて日本語でもOKです。
ただし、
・発行部数の規定
・査読がしっかりあること
・ミニレポートはNG
の条件があることに気を付けてください。依頼原稿はNGです。
ミニレポートも一応だめ、とされています。
正確には、「専門医試験委員の審議にかけられる」こととなります。
その結果、「書類審査1」や「受験資格なし」とされる可能性があります。
ちなみに、学会に問い合わせも意味がありませんのでやめましょう。
例えば、
「自分の論文が、臨床皮膚科の症例報告と、皮膚病診療と、皮膚科の臨床のミニレポートの3本なのですが大丈夫ですか?」
といった、問い合わせ。NGですね。
学会事務局からは「専門医試験委員の先生たちの審議となります」となりますよ。
またHPにも書いてありますが、専門医試験に関する電話連絡はなるべくしないよう、お願いが書かれてありますので、電話はしないようにしましょう。
メールにて問い合わせをするように書かれています。
英語の論文の数が多い方が、専門医試験受験書類の審査で評価が高い可能性があります。
おわりに
いかがでしたか?
英語論文のお話、
誰かの役に立てれば嬉しいです。
論文書くぞー!
英語論文アクセプトまでの流れ

デルマ侍です。
以前
このような記事を書きました。
本日は、英語論文を投稿してから掲載されるまで、どのような流れなのか、簡単に解説していきます。
論文準備
英語論文を書いてみよう!となったとき、
このブログを読んでいる多くの先生方は若手の先生方と思いますが、
まずは上級医の先生に確認すべきは、
・どの雑誌か
・ジャンル(部門)、words
を確認しましょう。
たとえば、
JD 日本皮膚科学会の英語雑誌では一番文字数が少ないものはレターletterで500wordsになりますが、他、concise communicationというものもあります。(1500words)
英語論文でもいろいろ規定がありますので、文字数(words)、図・写真の数(figure)、要約(abstract)の有無などを確認しましょう。
その規定にそって論文を作成し、
何人かの上級医チェックを経て最終的なボスにもOKをもらったら、投稿です。
ボスに見てもらうまでの流れは、大学、医局にもよると思いますが、
たとえば、論文の共著者がこんな感じであれば、
A先生 投稿者 医者3年目
B先生 オーベン、セカンド、医者8年目
C先生 スタッフ(講師)
D先生 ボス(教授、部長)
まずはA先生が作り、B先生に見せてなおし、A先生がまた直し、B先生がコメントをし・・・これを何往復かしたのちにC先生に見せて、C先生の直しをみて、
B先生と相談しながらA先生はまた修正し、C先生のOKがでたらD先生教授へ。
教授ががっつりなおしてくることもあるでしょう。一から作り直しなんてことも(笑)
これを繰り返して論文を作っていくことが多いのではないでしょうか。
投稿後
いよいよ投稿します。
英語論文はインターネットでのオンライン投稿です。
投稿後はマイページ(author center)から、自分の論文の状態 statusを見ることができます。
投稿が完了したらsubmitted サブミット
↓
with editor
投稿された原稿は編集者エディターへ送られます。
エディター一人でやる場合と、AE associated editorに割り振られることもありますが、まずはその論文が査読を行い、掲載されるかの審査を行うに値する論文かどうかが判断されます。
有名な雑誌ではここですぐにリジェクト!Rejectが多いといわれています。
このエディターの判断は、有名雑誌であればあるほど見切りがはやく、ものの数時間で返事がくることもあります。1週間くらいでeditorのrejectを食らうことも多いようです。
査読に回らないで断られることをeditor's kickといいます。
↓
under review
エディターズキックを免れると、査読にはいります。
多くの雑誌では、editorが論文を簡単にみて、その分野の査読にふさわしい人物を2人以上reviewer レビューワー 査読者を選定してお願いしますが、この作業はchief editorではなくAEが行うこともあります。
editorと簡単にいう場合は、暗黙にchief editorと思います。
こちらがreviewerを推薦することもできます。
author centerをみると、under reviewにかわります。
reviewerは、
minor revisionマイナーリビジョン、 major revisionメジャーリビジョン、 rejectリジェクト
などの判断をします。
即acceptということは英語論文ではあまりないです。
rejectというのも、人によりますが、結局はeditorが判断することで、reviewerは論文の論理の妥当性とこの雑誌にふさわしいかどうかのcommentをするべきである、という考え方もあります。
また、2人以上の査読者がつきますので、1人はminor revision、もう一人はrejectの方でいってくることもあります。その場合はeditorらの判断になってきます。
「リバイスかえってきた〜!」という言い方しますね。
「マイナー?メジャー?」
「マイナーっす。」
「え、よかったじゃん!いけるいける!」
こんな感じ。
リバイスがきたのち、修正して戻すまでの時間は定められています。
日本のJDなどは緩いですが。。。海外のジャーナルは速やかに返事をする必要があります。
(日本語の論文は査読がきてから直しをだすまでの時間は決められていません。
数年寝かせてしまっても掲載していただけることも十分にあります。)
↓
Decision in Process
reviewerの意見をみて、reviseされた論文をみて、
エディターが最終的にどうするかどうか決めます。
別の査読者を探すこともあります。
このあとアクセプトかリジェクトが決まります!
リジェクトであれば、この熱量のままさっさと別の論文の投稿準備を始めます。
おわりに
いかがでしたか。
英語論文の流れについて書いて見ました。
一例ですが、参考になりますとうれしいです。
2011年平成23年度皮膚科専門医認定試験 備忘録

2011年平成23年度皮膚科専門医認定試験 備忘録
デルマ侍です。
2011年平成23年度皮膚科専門医認定試験
2011年の皮膚科専門医試験は19回目でした。
日程は2011年8月7日。日曜日
場所は都市センターホテル
同年の皮膚科専門医試験の過去問解説はこちらから。
皮膚科専門医試験合格率
2011年皮膚科専門医試験の合格率は80.1%でした。
皮膚科専門医試験の合格率の推移と、他の診療科の専門医試験合格率についてこちらでまとめました。
2011年平成23年度皮膚科専門医認定試験受験生は
246名
男性103名 合格80名
女性143名 合格117名
この年の講評では
「毎年約300名が日本皮膚科学会に入局」と書いてあり、
つまり、そのうち専門医試験を受験する人は80%、専門医になれる人は70%程度というこです。
この年度では、合格率を
32歳以下と33歳以下でわけています。
非常に衝撃的ですが、
32歳以下の 合格率は 94.2%
33歳以上 合格率 72.5%
この差は衝撃的じゃないでしょうか・・・・。
僕はびっくりです。。。なんだかんだ、もう33歳以上ですからね・・・。
そもそも入学した時点で学士編入の先生もおられます、
女性の場合は出産育児などいろいろあります、
ただ試験勉強、という観点では、はやめはやめが吉なのでしょうか・・・。
このような記事も書いています。
試験委員は岩月先生でした。
同年の試験構成は
筆記試験100題 選択問題89題 記述問題11題
面接試験
でした。
2011年平成23年度皮膚科専門医試験の解説についてはこちらから。
おわりに
お読みいただきありがとうございました。
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/265e7d07.407bf56a.265e7d08.d5b0c2f6/?me_id=1374617&item_id=10000041&pc=https%3A%2F%2Fimage.rakuten.co.jp%2Fcom%2Finc%2Fdirectory-afl%2Fshare%2Fimg%2Ficn%2Fdefault_banner.gif)