2020-98 令和2年2020年度皮膚科専門医試験
ステロイド骨粗鬆症と皮膚科専門医試験

デルマ侍です。
骨粗鬆症、ステロイド大量投与する皮膚科医は、内科・整形外科医でないにしても、関わってしまいます。
皮膚科専門医試験の過去問でこんな問題がありました。
過去問
皮膚科専門医試験の過去問をみてみます。
2019-68
ステロイド骨粗鬆症の予防に使用される経 口ビスホスホネート薬のうち週 1 回服用するのはど れか.2 つ選べ.
1.アレンドロン酸ナトリウム水和物(フォサマックR・ボナロンR)5 mg
2.アレンドロン酸ナトリウム水和物(フォサマックR・ボナロンR)35 mg
3.リセドロン酸ナトリウム水和物(アクトネルR・ベネットR)17.5 mg
4.リセドロン酸ナトリウム水和物(アクトネルR・ベネットR)75 mg
5.ミノドロン酸水和物(リカルボンR・ボノテオR)50 mg
投与間隔の違い
骨粗鬆症のビスホスホネート製剤(BF)には
毎日内服、週一内服、月1内服
があります。わかりづら。
アレンドロン酸ナトリウム水和物(フォサマックR・ボナロンR)は、5 mg毎日、35mg週1
月一点滴の900μg製剤もあります。(ステロイド骨粗鬆症推奨度A)
(ボナロン®点滴静注バッグ900μgなど)
ボナロンには35mgゼリー製剤がありますが、フォサマックにはありません。
リセドロン酸ナトリウム水和物(アクトネルR・ベネットR)は、2.5mg毎日、17.5 mg週一、75mg月1です。(ステロイド骨粗鬆症推奨度A)
ミノドロン酸水和物(リカルボンR・ボノテオR)50 mgは月1で、1mg製剤が毎日内服です。週一製剤はないようです。(ステロイド骨粗鬆症推奨度C)
答えは、
1.アレンドロン酸ナトリウム水和物(フォサマックR・ボナロンR)5 mg
2.アレンドロン酸ナトリウム水和物(フォサマックR・ボナロンR)35 mg○
3.リセドロン酸ナトリウム水和物(アクトネルR・ベネットR)17.5 mg○
4.リセドロン酸ナトリウム水和物(アクトネルR・ベネットR)75 mg
5.ミノドロン酸水和物(リカルボンR・ボノテオR)50 mg
でした。
ガイドラインは?
推奨度Aは
アレンドロネート (フォッサマック と ボナロン)
リセドロネート (アクトネル と ベネット)
推奨度Bは
イバンドロネート(ボンビバ)注射
推奨度Cは
ミノドロン酸(ボノテオ、リカルボン)
デノスマブ (プラリア)皮下注
となっています。
2014のガイドラインのためプラリアが低いですが、今はもっと上がっている気がします・・・もう少し最新、専門的な情報が得られたら更新します。
おわりに
皮膚科専門医では、「ちゃんとあなたは5年間皮膚科の臨床をやってきましたか?」ということを求めています。
ステロイドを投与したことがある皮膚科医であれば、BF製剤は投与したことが多いとは思いますが、さすがに用量までとは・・・それはいいんじゃないの?と思ってしまいました・・・。
2014年以前はこういった問題は少なくプール問題も多かったのですが、2017-2020年あたりは新しい趣向を取り入れようと出題者側もとても力をいれて頑張っている様子が感じられます。
難しくなっています。勉強を続けます。
お読みいただきありがとうございました。
該当する設問を含む解説集はこちらでも公開しています。
note皮膚科専門医試験対策情報更新中です。よろしくおねがいします。
参考文献:
掌蹠膿疱症と異汗性湿疹

デルマ侍です。
掌蹠膿疱症と異汗性湿疹について。
臨床皮膚科の増刊号 トピックス2021
「掌蹠膿疱症と異汗性湿疹(汗疱)との病理組織学的な相違」
異汗性湿疹の病理の問題は皮膚科専門医試験の過去問に出ていました。
細かいところですがとても勉強になります。
掌蹠膿疱症と異汗性湿疹
掌蹠膿疱症と異汗性湿疹
二つの大事な違いは、
海綿状態を伴うか、伴わないか
になります。
掌蹠膿疱症の病理
掌蹠膿疱症PPPの水疱、膿疱は、表皮内汗管に形成される
1水疱期
2 水疱内膿疱期
3 膿疱期
に分けられる
1水疱期
好中球の浸潤は少ない
2 水疱内膿疱期
好中球が浸潤、
微小膿瘍を形成
海綿状態は見られない(あっても弱い変化)
3 膿疱期
細胞内にリンパ球と好中球が充満
異汗性湿疹の病理
海綿状態を伴うことが特徴
水疱・膿疱の辺縁に、微小膿瘍の形成は認めない
分子レベル
分子レベルでは、PPPの病変皮膚では、
IL-8とIL-17AのmRNAが増加していることがわかっている
過去問
皮膚科専門医試験の過去問をみてみよう。
過去問2016-19
図 5a~5b の病理所見を呈する場合,最も考えられる疾患はどれか.
1.帯状疱疹
2.掌蹠膿疱症
3.異汗性湿疹
4.尋常性天疱瘡
5.角層下膿疱症
該当する問題はこちらでも解説しています。
おわりに
お読みいただきありがとうございました。
参考文献
臨床皮膚科の増刊号 トピックス2021
臨皮75(5):70-74
Murakami M , et al:J invest Dermatol 130:2010,2010
クロルヘキシジン消毒剤について〜皮膚科専門医試験対策〜

デルマ侍です。
今日はクロルヘキシジンについて。
クロルヘキシジンと接触皮膚炎について
クロルヘキシジンは、接触皮膚炎をきたしやすい疾患としてガイドラインでもあげられています。

市販のもので、クロルヘキシジンが入っていて、覚えておくべきは、
口腔内洗浄のコンクールと
オロナイン軟膏だと思います。
また、トローチや目薬市販のものにも含まれている製品もあります。
一時期、コンクールは粘膜口腔内で使うので、吸収がはやく、重度のアレルギー症状をきたしている症例が地方会などで発表されているのをみました。
また、クロルヘキシジン含有の目薬で即時型アレルギー症状をきたした例が論文報告されています。
時々オロナイン軟膏でかぶれる患者さんがいますが、オロナイン軟膏で感作されたのち、コンクールでうがいをすると最悪です。
クロルヘキシジンによる即時型アレルギーの報告
クロルヘキシジンによる即時型アレルギーの報告
永島和貴,他:臨皮 69:993-996,2015らの論文によると、
クロルヘキシジン含有の
①パブロントローチ (大正製薬)での即時型アレルギー(30分後)
②うがいぐすり-S (山之内製薬)での即時型アレルギー(10分後)
③ティアリッチ目薬 (第一三共)での即時型アレルギー(直後)
があげられていました。
①に関しては感作経路不明、②はトローチか消毒剤、③はオロナイン軟膏によると推測されていました。
クロルヘキシジンと熱傷
クロルヘキシジンについては、熱傷ガイドラインにも記載があります。
以下引用
熱傷の感染予防に消毒は有効か?
推奨文:感染の起因菌や各薬剤の抗菌スペクトルと 創の状態とを合わせて検討し,消毒を行うことを選択 肢の 1 つとして提案する.
推奨度:2B
解説:
熱傷に対する消毒薬の有効性については,スルファジアジン銀単独群とクロルヘキシジンを併用した群でのランダム化比較試験が 1 編あり,エビデンスレベル II である.
創部の黄色ブドウ球菌の定着頻度が減少することが示されているが,予後を改善させるか どうかは不明なため,推奨度 2B とした.
熱傷の創部に対する消毒については様々な意見, 報告があり,いまだに議論の分かれるところである. 本邦においては熱傷ではクロルヘキシジンもしくはポピドンヨードを用いるとする意見がある一方、消毒自体すべきでないとする意見もある。
以上
消毒をするかしないかについては賛否両論ですが、
推奨度が2Bなことは出題されてもいい(推奨度問題は出しやすい)ので記憶します。
おわりに
お読みいただきありがとうございました。
noteでも皮膚科専門医試験対策情報を更新中です。
過去問の答えについて年度別にまとめたものを公開中です。
お読みいただきありがとうございました。
参考文献:
永島和貴,他:臨皮 69:993-996,2015
寺前佳洋子,他:皮膚 37 : 683, 1995
米山 啓,他:臨皮 56 : 106, 2002
皮膚科専門医が読む敗血症ガイドライン

デルマ侍です。
皮膚科専門医が読む敗血症ガイドラインについて。
敗血症ガイドライン
敗血症ガイドラインは2020のものが公開されています。
アプリ版もあり、使いやすいです。
日本版敗血症診療ガイドライン2020
The Japanese Clinical Practice Guidelines for Management of Sepsis and Septic Shock 2020 (J-SSCG2020)
sepsis 1、sepsis2、sepsis3やSIRSとの関係などについては歴史がありますが、細かい定義は皮膚科専門医試験対策としては割愛します。
培養検査について
抗菌剤投与前に2セット、可能なら3セットの血液培養を速やかにとる。
これは昔と変わっていないですね。
コンタミや陽性率が低いなどあるため、できる限り早く、多くの培養を提出します。
続いて、皮膚科専門医試験の過去問でも言及されていたところが、ガイドラインに乗っていましたが、
治療開始前にグラム染色は有用か?(CQ2-3)
弱く推奨
安価であるが、「本検査結果のみで抗菌薬を選択すると,重症病態にもかかわらず不適切な狭域抗微生物薬が選択されるリスクがある。また,検査施行者により感度・特異度が影響され,不適切な抗菌薬選択のリスクがある(検者 の不適切な検査手技,不十分な検鏡経験などによる偽 陽性・偽陰性の可能性がある)。」と書かれています。
原因菌を推測することは必要ですが、敗血症の場合は、抗生剤は広く empiric therapy を行う必要があります。
画像検査について
画像検査について。こちらも同じく皮膚科専門医試験の過去問にありましたが、
感染源が不明な敗血症患者に対して, 全身造影 CT 検査を早期に行うか?(CQ3-2)
弱く推奨
となっています。
ガイドラインには「全身造影 CT 検査に際しては,集中治療室や病棟からの移動が必要である。ショックを合併している場合 など,移動に伴うさらなる循環動態の不安定化が懸念される。また,造影剤を使用することから,ヨードアレルギーや造影剤腎症の発症も懸念される。」と書かれています。
過去問
皮膚科学会が発行する講習会テキスト、セミナリウムなどからは過去問の答えの根拠、出典を見つけられませんでしたが、
このガイドラインにしっかり書いてあるので、安心できました。
2020-32
63 歳の男性.コントロール不良の糖尿病がある.2 日前から右下肢の熱感・腫脹・疼痛があり来 院した(図 10).体温 39.2°C,血圧 78/40 mmHg, WBC 22,000/μl,CRP 31.0 mg/dl.施行すべき検査 で優先順位が低いのはどれか.
1.試験切開
2.血液培養
3.創部培養
4.下肢から胸腹部までの単純 CT
5.CT アンギオによる下肢血流評価
答え5
2014-81
51 歳の女性。未治療の糖尿病がある。数日前から発熱と右大腿部の疼痛を訴え、図 36 のような皮膚症状がみられた。迅速診断と治療のために、適切なものはどれか。2つ選べ。
1.局所の細菌培養
2.病理組織検査
3.LRINEC(Laboratory Risk Indicator for Necrotizing Fasciitis)スコアの評価
4.試験切開
5.病変組織塗抹の Gram 染色
答え34 と考えます。
おわりに
お読みいただきありがとうございました。
皮膚科専門医試験対策note更新中です。
皮膚科専門医試験過去問答えの年度別解説をまとめました。
参考文献:敗血症ガイドライン
DIHSとTregについて

デルマ侍です。
DIHSとTregについて。
DIHSとTreg
DIHS/DRESSでは、初期には制御性T細胞(Treg:Regulatory T cell)が増加し、免疫抑制をきたすことがわかってきました。
DIHS/DRESSを引き起こす特定の薬剤たちには一定の免疫抑制作用があるともされています。
そして、原因となる薬剤(被疑薬)を中止し、治療開始、臨床症状の回復とともに、増加していたTregが一転、減少して、同時にTregの機能は低下しつつ長い経過でTh17へのシフトが起こるとされています。
この免疫系の変動とその過程でウイルスの再活性化がその後の自己免疫疾患発症に関与し様々な症状がもたらされる可能性が報告されています。

また、塩原先生、水川先生たちは、このウイルスの活性化がきわめてきれいに決まった順序で、連続的に起きることを強調しています。
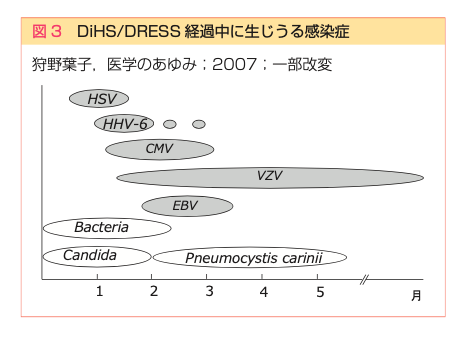
DIHSの合併症をなるべく防ぐには?
DIHSの合併症をなるべく防ぐにはどうしたらいいか
水川先生たちは、
「DiHS/DRESS では,被疑薬の中止,治療として用いるステロイドの減量(特に急激な減量)やパルス療法, IVIg投与がIRISのtriggerとなる」
としています。
結果としてTregをはじめとして、
原因薬剤を中止したり、治療介入して皮疹がよくなってステロイドを早いスピードでやめることで、免疫が急激に動くことにより、
皮疹が落ち着いたのち遷延する様々な合併症を引き起こしている可能性を考えられているようです。

DIHSのステロイド投薬に関しては、かなりゆるやかに漸減することが推奨されています。
過去問では出題まだなし
TregとDIHSに関してはまだ皮膚科専門医試験の過去問で出題はありません。
また、2021年9月現在、DIHSに関する皮膚科学会からのガイドラインはでていません。
こんな過去問がでていました。
おわりに
勉強を続けていきます。
お読みいただきありがとうございました。
noteでも皮膚科専門医試験対策情報を更新中です。
年度別解説をまとめたものも公開中です。
どうぞよろしくお願いします。
参考文献
日皮会誌:131(7),1685-1690,2021
Shiohara T, Mizukawa Y: AllergologyInternational 68: 301, 2019
http://medical.radionikkei.jp/maruho_hifuka/maruho_hifuka_pdf/maruho_hifuka-180816.pdf
